
“تطوير مستمر ومبادرات متعددة لصحة المصريين”.. القطاع الصحي في مصر خلال 10 سنوات
تطورت مصر خلال السنوات العشر الماضية تطورًا ملحوظًا في القطاع الصحي، وكانت البداية من نص المادة (18) من دستور 2014، التي نصت على أن “لكل مواطن الحق في الصحة وفي الرعاية الصحية المتكاملة وفقًا لمعايير الجودة”، وفـــي السياق ذاته، أكد الدستور على أن “تلتزم الدولة بتخصيص نسبة لا تقل عن 3% مــــن الناتج القومي الإجمالي للإنفاق على الصحة وتتصاعد تدريجيًا حتى تتفق مع المعدلات العالمية”، كذلك “تلتزم الدولة بإقامة نظام تأمين صحي شامل لجميع المصريين يغطى كل الأمراض”.
لم يقف الأمر عند المواد الدستورية والتشريعية، بل اتخذت الدولة خلال الفترة بين (2014 – 2020) مجموعة من السياسات والإجراءات لتحسين منظومة الصحة، وتجسدت في إطلاق العديد من المبادرات الصحية التي تستهدف النهوض بالصحة العامة للمواطنين فــــي إطار من العدالة والإنصاف، وتحقيق التغطية الصحية الشاملة.
كذلك حرصت الدولة في رؤيتها للتنمية المستدامة “رؤيـة مصـر 2030” علـى ضـمان جـودة الخـدمات الصحية المقدمـة، وأن يتمتع كل المصريين بحياة صحية سـليمة آمنــة؛ مــن خلال تطبيــق نظــام صحي متكامل يتميــز بالإتاحة، والجودة، وعدم التمييــز، وقادر على تحسين المؤشرات الصحية عن طريق تحقيق التغطية الصحية الشاملة لجميـع المواطنين. وبناء على ذلك تم إصدار قانون التأمين الصحي الشامل.
الاستحقاق الدستوري للصحة
سعت الحكومة خلال السنوات الماضية إلى تنفيذ الاستحقاق الدستوري بشأن زيادة الإنفاق الحكومي على الصحة بنسبة لا تقل عن 3% من الناتج المحلي الإجمالي، فقد أصدرت وزارة المالية في يوم 26 إبريل 2023 بيانًا أشارت فيه إلى الوفاء بالاستحقاق الدستوري لقطاع الصحة في الموازنة الجديدة، من خلال زيادة مخصصاتها في العام المالي المقبل لتصل إلى 397 مليار جنيه بزيادة قدرها ٩٢,٥ مليار جنيه بما يعادل 30.4%، إلى جانب زيادة الاعتمادات المالية لتوفير الأدوية والمستلزمات الطبية للمستشفيات التابعة لوزارة الصحة ومديريات الشؤون الصحية بالمحافظات، وزيادة بند العلاج على نفقة الدولة وكذلك الدعم الموجه لبرامج التأمين الصحي لمختلف فئات المجتمع والتأمين الصحي لغير القادرين، وزيادة فئات بدل مخاطر المهن الطبية وزيادة حافز الطوارئ ونظير النوبتجيات، وأعباء المكلفين المعينين.
يشمل التعريف الموسع للإنفاق الحكومي العام على الصحة، المبالغ التي تنفقها جهات الحكومة العامة من الوزارات والمصالح التابعة لها، والهيئات العامة سواء كانت خدمية أو اقتصادية، وأي مبالغ مخصصة ضمن الاحتياطيات العامة، بالإضافة إلى إنفاق شركات القطاع العام وقطاع الأعمال العام، وهيئة التأمين الصحي، والهيئة العامة للتأمين الصحي، والهيئة العامة للتأمين الصحي الشامل، وكذلك الإنفاق على مياه الشرب والصرف الصحي لتحقيق أغراض الصحة الوقائية وذلك اتساقًا مع المعايير الدولية لمنظمة الصحة العالمية، وباستخدام هذا التعريف الموسع، نجد أن الدولة المصرية تكون قد حققت بالفعل التزامها الدستوري المتعلق بالإنفاق على قطاع الصحة.
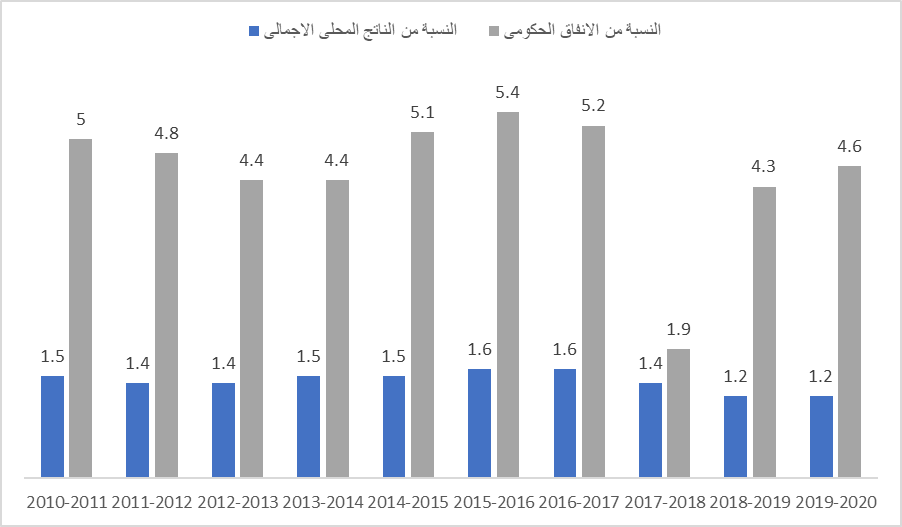
ويبين الشكل رقم (1) معدلات الإنفاق الحكومي على القطاع الصحي خلال الفترة بين عامي 2010 و 2020 والنسبة من الناتج المحلي الإجمالي.
الشكل (1) الإنفاق الحكومي على الصحة في الفترة من 2010-2020
التوسع في إتاحة المستشفيات
سعيًا منها لتنفيذ الاستحقاق الدستوري، خصصت الدولة نسبة من الإنفاق الحكومي على تطوير المستشفيات، بشكل يتناسب مع عدد السكان، ونجحت الدولة في إنشاء وتطوير عدد كبير من المستشفيات في مختلف محافظات الجمهورية، نذكر منها على سبيل المثال:
– مستشفى أبو تيج النموذجي بأسيوط: تم إنشاؤه في ديسمبر 2019 خلال بداية جائحة فيروس كورونا، بهدف تقديم الرعاية الطبية للمصابين بالفيروس، بسعة استيعابية للمستشفى حوالي142 سريرًا، بتكلفة إجمالية بلغت حوالي 325 مليون جنيه.
– مستشفى بئر العبد المركزي الجديد بشمال سيناء: لخدمة أهالي شمال سيناء من خلال العيادات الداخلية والخارجية وأقسام الطوارئ، وبلغ عدد الأسرّة 90 سريرًا، ويذكر أن المستشفى القديم كان به نحو 20 سريرًا فقط، وذلك بتكلفة 189.6 مليون جنيه.
– مستشفى نخل المركزي الجديد بشمال سيناء: ويخدم مواطني مركزي الحسنة ونخل، والمسافرين على الطريق الدولي النفق- نويبع، ويغطي حوادث السير على الطرق، وتبلغ تكلفة المستشفى الإجمالية 181.1مليون جنيه
وإلى جانب المستشفيات الجديدة التي تم إنشاؤها، عمدت الدولة إلى إجراء عمليات تطوير ورفع كفاءة عدد من المستشفيات الأخرى، نذكر منها على سبيل المثال:
– مستشفى الغردقة العام بالبحر الأحمر: تم تطوير المبنى الفندقي بالمستشفى ليسع 76 سريرًا، بتكلفة إجمالية 157.4 مليون جنيه؛ وذلك بهدف تقديم خدمة طبية لما يقرب من200 ألف مواطن بمدينة الغردقة.– مستشفى رأس سدر بجنوب سيناء: شهد عملية تطوير شاملة بتكلفة بلغت نحو 327.9 مليون جنيه.وامتدت الجهود كذلك لمستشفيات الحميات بتكلفة إجمالية بلغت نحو 209.3 ملايين جنيه، ومستشفيات الصدر بتكلفة إجمالية نحو173.1 مليون جنيه، ومن أبرز هذه المستشفيات:
– مستشفى حميات سوهاج (المرحلة الأولى والثانية): شهد عمليات رفع كفاءة وبلغت التكلفة الإجمالية للمشروع نحو 22 مليون جنيه.
– مستشفى حميات فرشوط بقنا: شهدت عمليات رفع كفاءة من يونيو 2020 حتى أبريل 2021، بتكلفة إجمالية بلغت نحو 46.1 مليون جنيه.
– مستشفى حميات التل الكبير بالإسماعيلية: شهدت عمليات رفع كفاءة بتكلفة إجمالية بلغت نحو28.5 مليون جنيه.
ويتضح مما سبق أن الدولة لم تكتفِ فقط بالعمل على تطوير وإنشاء المستشفيات في المحافظات المركزية، بل امتدت عمليات التطوير والتحديث لتشمل المحافظات الحدودية التي كانت تعاني لسنوات طويلة من حالة التهميش، وفتح إنفاق الدولة أموالًا طائلة على القطاع الصحي، والسعي الجاد إلى تطوير المستشفيات في مختلف المحافظات الباب أمام انطلاق منظومة التأمين الصحي الشامل.
منظومة التأمين الصحي الشامل
تعد منظومة التــأمين الصــحي الشــامل نقلة نوعية لتطوير خدمات الرعاية الصحية، والارتقاء بكفاءتها وجودتها وتلبيــة لاحتياجات المواطنين بشكل متكامل، وبالنظر إلى التاريخ الصحي المصري نجد أنه تم إنشاء نظام التأمين الصحي منذ عام 1964 لتأمين حياة المواطنين من المخاطر، وقد كان نظام التأمين الصحي يغطي العـاملين بالجهاز الإداري للدولة ووحدات الإدارة المحلية والهيئات والمؤسسات العامة والعاملين في قطاع الأعمال، والخاضعين لقانون التأمينات الاجتماعية، وبالتالي لم يقدم نظام التأمين الصحي التغطية لبقية العاملين.

وبعد مرور ثلاثة عقود، امتدت مظلـة التــأمين الصحي لتشمل شــريحة طلاب المدارس بموجب القـانون رقـم 99 لسـنة 1992، وتـلا ذلـك مـد المظلـة التأمينيـة الصـحية لفئـات أخـرى مثـل المـرأة المعيلـة والأطفــال دون سن المدرسة، ومن أجل التغطية الصحية الشاملة لكل المـواطنين، تم اســـتحداث منظومة التأمين الصحي الشامل بموجب القانون رقم 2 لسنة 2018، ويجب في البداية التعرف على أوجه القصور في نظام التأمين الصحي “القديم” والتي كانت دافعًا رئيسًا للارتقاء بمستوى التغطية الصحية، لذلك يجب إيضاح الفرق بين كلا النظامين:
نظام التأمين الصحي “النظام القديم”: تتولى مسؤوليته الهيئة العامة للتأمين الصحي التي تقوم بدور متحمل التكلفة، ومقدم الخدمة، والمشرف على الرعاية الصحية، ويعد الشخص هو وحدة التغطية، وتحسب اشتراكات التأمين على الأجر الأساسي، والدعم المالي الذي تقدمه الحكومة لفئات سكانية محددة، وفيما يتعلق باختيار المنتفع بالخدمة تكون عن طريق منشآت صحية محددة وهي المنشآت الصحية الحكومية فقط، بالإضافة إلى أن نسبة التغطية تقتصر على فئات معينة.
نظام التأمين الصحي الشامل: يهدف لتغطية إلزامية لجميع المواطنين المصريين، وتتولى ثلاث هيئات مسؤولية تطبيـق القـانون، ممــا يسهم فــي حوكمــة نظــام التــأمين الصــحي، وهي:
الهيئة العامة للتأمين الصحي الشامل، وتتولى إدارة وتمويل البرنامج.
الهيئة العامة للرعاية الصحية، وتتولى إدارة المستشفيات الحكومية ومتابعة مقدمي خدمات الرعاية الصحية التابعين للشبكة.
الهيئة العامة للاعتماد والرقابة الصحية، وتتولى الرقابة على جودة الخدمات المقدمة للمواطنين وإصدار التراخيص اللازمة للمستشفيات ومقدمي الخدمات للانضمام إلى الشبكة.
كما تعد الأسرة هي وحدة التغطية التأمينية وليس الفرد فقط مثل النظام السابق ، مما يحقق تغطية لجميع السكان، بما في ذلك العاملون في القطاع غير الرسمي وغير المخاطبين بقانون التأمين الاجتماعي، فيما تتحمل الدولة أعبــاء توفير الخدمة الصحية عن غير القادرين، حيــث يــتم علاج غيــر القادرين مجانًـا، فضلًا عن المستفيدون لهم حرية اختيار مقدمي الخدمات سواء كان القطاع حكومي أو خاص.
وفيما يتعلق بإجمالي تكلفة تطبيق منظومة التأمين الصحي الشامل، تتحمل الدولة تكلفة تتراوح بين 80 مليار إلى 120 مليار جنيه، وذلك على (6) مراحل من بداية عام 2019، حيث تم تقسيم محافظات الجمهورية إلى ست مجموعات، والتي بدأ تطبيق المنظومة بمحافظة بورسعيد، كما هو موضح بالجدول التالي.
الشكل (2) مراحل تطبيق نظام التأمين الصحي الشامل
| المرحلة الأولىالمرحلة الثانيةالمرحلة الثالثةالمرحلة الرابعةالمرحلة الخامسةالمرحلة السادسةبورسعيدقناالإسكندريةأسيوطالدقهليةالقاهرةالسويسمطروحالبحيرةالوادي الجديدالمنوفيةالجيزةجنوب سيناءالبحر الأحمردمياطالفيومالشرقيةالقليوبيةالإسماعيليةشمال سيناءسوهاجالمنياالغربية أسوان كفر الشيخبنى سويف الأقصر |
ويتم تشكيل لجنة تختص بحصر جميع الإمكانات المتاحة وتقييم المنشآت التي ستُقدم من خلالها الخدمة وفقًا لمحاور التأهيل التالية: البنية التحتية، التجهيزات الطبية وغير الطبية، نظم وإجراءات سير العمل، القوى البشرية من أعضاء المهن الطبية والفنين والإداريين وغيرهم.
وفيما يتعلق بتمويل نظام التأمين الصحي الشامل، يتم تحديده بناء على الدخل الكلي لرب الأسرة ويقدر بحوالي 6% من قيمة الدخل الكلي، إضافة إلى 4% من صاحب العمل سواء كانت ممثل في الدولة أو القطاع الخاص، وهـذا الاشتراك يمثل نحو ثلث التكلفة الإجمالية للمشروع فـــي حالة التطبيق الكلي لنحو 90% من السكان. وتجدر الإشارة إلى أنه يمكن التسجيل ضمن قوائم غير القادرين الذين ستتحمل عنهم الدولة قيمة الاشتراكات والمساهمات، ليتمتعوا بالتغطية الصحية داخل منظومة التأمين الصحي الشامل من خلال الموقع الإلكتروني لهيئة التأمين الصحي الشامل.
إنجازات ثلاث سنوات
بعد مرور ثلاث سنوات من تطبيق نظام التأمين الصحي الشامل، والتي بدأت بمحافظة بورسعيد، فقد تم تسجيل أكثر من 5 ملايين مواطن بالمحافظات الست للمرحلة الأولى لمنظومة التأمين الصحي الشامل الجديدة بالمحافظات وهي (بورسعيد، الأقصر، الإسماعيلية، أسوان، السويس، جنوب سيناء)، وفيما يتعلق بالخدمات التي تقديمها خلال الـ 3 سنوات الماضية كانت كالتالي:
الخدمات الطبية والعلاجية: تقديم 19 مليون خدمة طبية وعلاجية بالمنشآت التابعة للهيئة العامة للرعاية الصحية بالمحافظات الثلاث لمنظومة التأمين الصحي الشامل وهي (بورسعيد، الأقصر، الإسماعيلية)، أما بالنسبة لخدمات الرعاية الأولية وطب الأسرة، والتي تُعد نواة منظومة التأمين الصحي الشامل الجديدة، فقد تم تقديم 9 ملايين خدمة رعاية أولية، بمنشآت طب الأسرة التابعة لهيئة الرعاية الصحية بالمحافظات ذاتها.
كذلك تم إجراء 270 ألف عملية تحت مظلة التأمين الصحي الشامل بالمحافظات الثلاث، وفقًا لأعلى المعدلات والمعايير العالمية وباستخدام أحدث التقنيات الطبية، حيث تم استحداث العديد من التقنيات الطبية.
علاوة على إجراء أكثر من 2.5 مليون فحص طبي شامل لمنتفعي التأمين الصحي الشامل بالمحافظات، والذي يتم إجراؤه بشكل سنوي لكل منتفع بالمنظومة الجديدة، منذ بداية انتفاعه بالخدمات الطبية للمنظومة الجديدة، وذلك بهدف المتابعة الدورية والمستمرة والكشف المبكر عن الأمراض أو مسبباتها، وحرصًا على صحة وسلامة المواطنين.
استيفاء معايير الجودة العالمية داخل منشآت هيئة الرعاية الصحية: من خلال تسجيل واعتماد 108 منشأة طبية تابعة للهيئة العامة للرعاية الصحية، منهم 54 منشأة صحية معتمدة وفقًا لمعايير GAHAR2021 المعترف بها دوليًا من منظمة الإسكوا العالمية، بـعدد(4) محافظات ضمن المرحلة الأولى للتأمين الصحي الشامل.
التحول الرقمي وأعمال الميكنة بمنشآت هيئة الرعاية الصحية: تم الانتهاء من إنشاء 4.6 مليون ملف طبي إلكتروني للمنتفعين بمنظومة التأمين الصحي الشامل بالمحافظات الثلاث (بورسعيد، الأقصر، الإسماعيلية)، فضلًا عن تفعيل آليات الميكنة والتحول الرقمي بـ 138 وحدات ومراكز صحة الأسرة بمحافظات (بورسعيد والإسماعيلية والأقصر وجنوب سيناء)، والانتهاء من تفعيل منظومة المعامل LIS داخل 140 منشأة طبية بمحافظات التأمين الصحي الشامل، وتفعيل منظومة الأشعة PACS داخل 35 منشأة طبية، بمحافظات “بورسعيد، الأقصر، الإسماعيلية، جنوب سيناء”، إضافة إلى حصر 235 ألف أصل طبي وغير طبي ضمن المنظومة الذكية لإدارة وصيانة الأصول الطبية وغير الطبية بالهيئة.
مبادرات صحية توعوية: أطلقت هيئة الرعاية الصحية 40 مبادرة صحية توعوية منذ إطلاق المنظومة في يوليو 2019 وحتى الآن، وذلك لتوفير مزيد من خدمات الرعاية الصحية للمواطنين بالمحافظات، أما فيما يخص مؤشر رضاء المنتفعين الذي استحدثته الهيئة لقياس نسبة رضاء المتعاملين بخدماتها الطبية، وذلك تحت مظلة منظومة التأمين الصحي الشامل، فقد تخطى متوسط نسبة الرضا عن مستوى الخدمة الطبية وجودتها بمنشآت الهيئة 90%، فيما بلغت نسبة الاستجابة وحل شكاوى منتفعي التأمين الصحي الشامل بالمنظومة الإلكترونية للشكاوى الموحدة لمجلس الوزراء 97%.
مجابهة جائحة “كوفيد-19”
شكلت جائحة كورونا تحديًا كبيرًا للقطاعات الصحية في شتى أنحاء العالم، ولكن حرصت الحكومة المصرية ممثلةً في وزارة الصحة والسكان، على تقديم كافة الجهود الممكنة من أجل التصدي لهذه الأزمة، فقد تبنت الحكومة المصرية خطة استباقية من خلال التوسع في الحملات التوعوية، فضلًا عن وضع بروتوكولات لتشخيص الحالات وكذلك بروتوكولات العلاج والتي تم وضعها من قبل اللجنة العلمية لمكافحة فيروس كورونا المستجد، وأثبتت فاعليتها في ارتفاع معدل الشفاء للحالات المصابة بالفيروس، علاوة على إجراء اختبارات للعائدين من الدول المصابة بالخارج. وفيما يتعلق بمرحلة ظهور إصابات فقد تم اتخاذ العديد من الإجراءات الصحية الوقائية منها، تعليق الدراسة بالمدارس والجامعات، وتعليق حركة الطيران، وغلق أماكن التجمعات العامة، وفرض الحظر الجزئي.
وعززت الحكومة خطتها بإعلان وزارة الصحة عن تخصيص نحو 12 مستشفى للعزل، وتجهيز 27 مستشفى جامعيًا للعزل، فضلًا عن تخصيص مستشفيات الحميات والصدر لفحص الحالات المشتبه فيها، وتجهيز المدن الجامعية كمناطق طبية بسعة إجمالية بلغت نحو 19.8 ألف سرير.
وعلى صعيد الجهود في الحصول على اللقاحات وفقًا لتوجيهات القيادة السياسية، اعتمدت خطة التلقيح المصرية على لقاحين أساسيين؛ اللقاح الأول هو لقاح سينوفارم الصيني، والذي تعتمد تقنيته على فيروس غير نشط يثير استجابة مناعية لدى متلقيه وتمكنه من مقاومة الفيروس. وتم تجربة هذا اللقاح سريريًا في مصر بمشاركة 3000 متطوع، ضمن تجربة عالمية أطلق عليها “من أجل الإنسانية”، وأصدرت هيئة الدواء المصرية الحكومية الترخيص الرسمي للقاح سينوفارم في 3 يناير 2021.
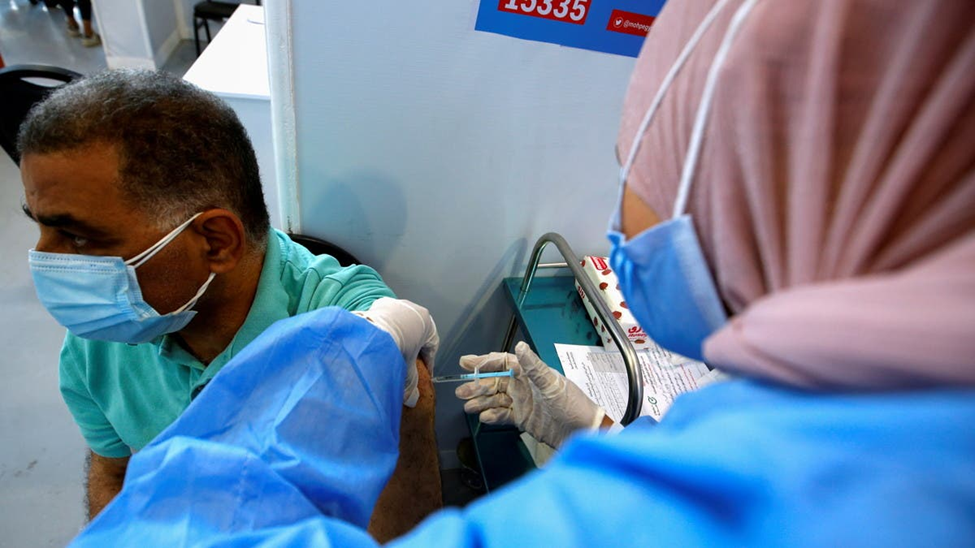
أما اللقاح الثاني، فهو لقاح أكسفورد- أسترازينيكا الذي تعتمد تقنيته على النواقل الفيروسية، والتي يتم فيها استخدام نسخة معدلة وراثيًا من الفيروس المسبب لنزلات البرد العادية (الفيروسات الغدية) لنقل بروتين الأشواك أو ما يطلق عليه “سبايك” من فيروس كورونا إلى داخل الخلايا، بما يساعد على تحفيز الاستجابة المناعية وإنتاج أجسام مضادة تلتصق فورًا بفيروس كورونا عند دخوله الجسم.
وكشفت وزارة الصحة والسكان في مارس 2022، عن إجمالي عدد المواطنين الذين حصلوا على لقاح كوفيد-19، إذ بلغ عدد المطعمين بالكامل 31 مليونا و551 ألف و587 مواطنا، فيما حصل على الجرعة الثانية مليون و707 ألف و438 شخصًا، وحصل على الجرعة الأولى 43 مليونا و15 ألفا و108 حالة. وكذلك حرصت الدولة على استكمال المبادرات الرئاسية للكشف عن وعلاج الأمراض المزمنة، مما ساهم في تحسين صحة المواطنين وخفض معدل الوفيات بالفيروس.
المبادرات الصحية
ساهمت المبادرات الصحية في تعزيز النظـام الصـحي، بعد سنوات طويلة عانى فيها المواطن المصري من الإهمال الصحي، وقـد ساهمت تلك المبادرات في تحقيق الرعاية الصحية الشاملة من خلال التركيز على مكافحة الأمراض الأكثر تأثيرًا على المواطن بهدف خفض معدلات انتشارها والوفيات، مثل الأمراض المعدية (أمراض التهاب الكبد الفيروسي والبلهارسيا والدرن)، والأمراض المزمنة الغير السارية (القلب والسكر والفشل الكلوي)، وجاءت أبرز المبادرات في المجال الصحي كالتالي:
مبادرة 100 مليون صحة
منذ تولي الرئيس عبد الفتاح السيسي عام 2014 أعلنت مصر حربها ضد فيروس “سي” بإطلاق المبادرة الرئاسية 100 مليون صحة للكشف المبكر وعلاج المصابين مجانًا، إذ أظهر مسح لعينة عشوائية في عام 2008 أن نسبة انتشار المرض في مصر تقدر بنحو 9.8 %من إجمالي عدد السكان، كذلك أظهر مسحًا آخر بانخفاض المعدل في 2015 إلى نحو 4.4%.
التجربة المصرية في القضاء على “فيروس سي”: تعتبر التجربة المصرية في التعامل مع “فيروس سي” من التجارب الرائدة التي يحتذى بها على مستوى العالم، إذ انطلقت حملة قومية للقضاء على الفيروس المنتشر في مصر منذ عام 2014 مع بدء استيراد عقاقير حديثة بأسعار مخفضة، وفي عام 2015، حدثت طفرة حقيقية في السيطرة على المرض وعلاجه من خلال تطوير منظومة جديدة للعلاج تقوم على إنتاج أدوية محلية مماثلة.
وتمكنت المبادرة من فحص 58 مليون شخص للكشف، ووضعت 2,5 مليون مريض على قائمة الأدوية العلاجية. ومنذ عام 2018 تم دمج كل من الفحص الروتيني وتحويل الحالات الإيجابية في جميع الإجراءات الطبية الخاصة بمرضى الأقسام الداخلية في المستشفيات والإجراءات الخاصة بالفئات المعرضة لمخاطر مرتفعة. كذلك تم توفير خدمات إجراء فحص عند الطلب للكشف عن الإصابة بفيروس الكبد “بي” والحصول على الأدوية مدى الحياة، حيث استطاعت تحقيق هدف “إعلان مصر خالية من فيروس سي”، بعدما كانت من الدول الأعلى عالميًا في انتشار الفيروس بين المواطنين.

الكشف عن الأمراض غير السارية: استهدفت مبادرة 100 مليون صحة كذلك الكشف عن الأمراض غير السارية بجميع محافظات الجمهورية، من خلال إجراء مسح طبي لـ 50 مليون مواطن، تم خلالها تقديم العلاج لـ 1.8مليون مواطن مريض بالسكر، و10 ملايين مواطن مرضى بالضغط.
الكشف المبكر عن “الأنيميا” و”السمنة” و “التقزم”: أطلقت هذه المبادرة في عام 2019 واستهدفت فحص نحو 11.5 مليون طالب في أكثر من 22 ألف مدرسة من المدارس الابتدائية، وتم تنفيذها على ثلاث مراحل:
– المرحلة الأولى: من 16 فبراير حتى 11 مارس 2019 وتشمل 11محافظة.
– المرحلة الثانية: من 6 مارس 2019 وتشمل 11محافظة.
المرحلة الثالثة، من 21 مارس 2019 وتشمل 5 محافظات
وإجمالًا نجحت هذه المبادرة في فحص نحو 10.7مليون طالب حتى نهاية2020، واستكمالًا لنجاح المبادرة استمرت في تقديم خدماتها، فقد تم فحص 4 ملايين طالب بمختلف مدارس الجمهورية حتى مارس 2023.

- مبادرات صحة المرأة: بمـا أن الرعاية الصحية للمرأة المصرية إحدى دعائم التنمية الشاملة، فقد أتاحت الدولة جميـع السُبل لدعم علاج المشاكل الصحية التي تواجه المرأة، فقد تم انطلاق مبادرة صحة المرأة للكشف عن الأمراض غير السارية، واستهدفت السيدات بداية من 18 عامًا، وتتضمن الكشف عن الأمراض غير السارية (السكري، ضغط الدم، قياس الوزن والطول وتحديد مؤشر كتلة الجسم، ومستوى السمنة أو زيادة الوزن)، إلى جانب التوعية بعوامل الخطورة المسببة للأمراض غير السارية، بالإضافة للتوعية بالصحة الإنجابية وتنظيم الأسرة.
ومنذ بداية المبادرة حتى ديسمبر 2022، تم فحص ما يقرب من 32 مليون سيدة ومتابعة 7 ملايين من خلال خدمات الفحص والمتابعة الدورية السنوية، وارتفعت معدلات تردد السيدات للفحص ضمن المبادرة بنسبة زيادة تصل إلى 44.8%عن معدلات التردد منذ العام الأول لإطلاق المبادرة، وذلك نتيجة لارتفاع مستوى الوعي بضرورة الكشف المبكر عن أورام الثدي والمتابعة الدورية السنوية، وذلك من خلال الوحدات الصحية والفرق الطبية المتنقلة والرائدات الصحيات.
مبادرة العناية بصحة الأم والجنين: تم إطلاقها في مارس 2020 تحت شعار “100 مليون صحة”، وتمكنت المبادرة حتى مارس 2023 من فحص مليون و825 ألف سيدة، حيث تهدف المبادرة إلى الكشف المبكر عن الإصابة بالأمراض المنتقلة من الأم للجنين، وتوفير العلاج والرعاية الصحية بالمجان، كما تستهدف الكشف المبكر عن الإصابة بفيروس “بي”، وتأتي هذه المبادرة ضمن المبادرات المستدامة في إطار خدمات الوحدات الصحية ومراكز الأمومة والطفولة، وتفعيل تطوير وتحسين جودة الخدمات التي تقدمها مراكز الرعاية الأساسية.
مبادرة القضاء على قوائم الانتظار
ارتكزت إدارة مبادرة القضاء على قوائم الانتظار التي تم إطلاقها في شهر يوليو عام ٢٠١٨، ولا تزال تعمل حتى الآن. على توحيد قواعد البيانات بين نظام العلاج على نفقة الدولة والتأمين الصحي لمنع صرف العلاج أو الإنفاق على نفس التدخل من أكثر من مصدر، واحتواء قاعدة البيانات الموثقة على كافة التفاصيل والإجراءات التي تمت طبيًا وماليًا لكافة المرضى، وبما يسهل تُحديد الاحتياجات الفعلية في المستقبل، بجانب توحيد مصدر البيانات الموثقة والصحيحة لحجم الإنفاق وإتاحة جميع المعلومات لكافة الجهات ذات الصلة بشفافية ووضوح، لدعم اتخاذ القرار على أسس سليمة، وهو ما يمكن من تحديد الاحتياجات الفعلية بدقة.
وتقدم المبادرة خدماتها لجميع المواطنين بالمجان، لإنهاء قوائم الانتظار لجميع المرضى، حتى لا يتحمل المريض أي أعباء مادية، حرصًا من الدولة على توفير حياة كريمة للمواطن، وتخفيف معاناة غير القادرين، وإجراء الجراحات العاجلة والحرجة بأعلى جودة وفى أسرع وقتًا ممكنًا في جميع المستشفيات الحكومية والأهلية والخاصة.
ونجحت الحملة منذ بدايتها حتى مارس 2023، في إجراء مليون و٥٦٧ ألفًا و٧٨٠ عملية في ١١ تخصصًا طبيًا، مثل جراحات القلب، وقسطرة القلب، والعظام، والرمد، والأورام، والقسطرة المخية، والمخ والأعصاب، وزراعة الكلى، والكبد، وقوقعة الأذن، بالإضافة إلى جراحات الصدر، والعيوب الخلقية للأطفال، وزرع النخاع، بتكلفة بلغت ١٧ مليار جنيه، وكذلك ساهمت المبادرة في تقليل مدة انتظار المرضى لإجراء العمليات الجراحية والمساواة بينهم في جميع التخصصات، من مدة انتظار قد تصل إلى 400 يوم إلى حوالي 17 يومًا فقط.
مبادرة الكشف المبكر عن الاعتلال الكلوي
تم إطلاق المبادرة الرئاسية لفحص وعلاج الأمراض المزمنة والاكتشاف المبكر للاعتلال الكلوي بالتزامن مع مواجهة جائحة فيروس كورونا المستجد، والتي تستهدف الأشخاص الذين يعانون من حالات الإصابة المرتفعة بالفشل الكلوي أو أمراض الكلى الحادة، وتعمل المبادرة من خلال 3601 وحدة رعاية أولية على مستوى الجمهورية لجميع المواطنين في الفئة العمرية الأكبر من 40 عامًا، إضافةً إلى الفئة العمرية التي تبدأ من 18 عامًا ممن لديهم تاريخ مرضي يتعلق بالأمراض المزمنة، تم من خلالها فحص 6 ملايين و404 آلاف و213 مواطنًا، وذلك منذ بداية شهر سبتمبر 2021 وحتى مارس 2023
مبادرة اكتشاف وعلاج ضعف وفقدان السمع للأطفال حديثي الولادة
انطلقت المبادرة في عام 2019، وتهدف إلى إجراء اختبارات السمع باستخدام أجهزة متخصصة لجميع الأطفال حديثي الولادة في جميع مراكز الرعاية الصحية الأولية، للكشف المبكر عن إصابة الأطفال حديثي الولادة بمشاكل في السمع وتحويلهم لتلقي العلاج. حيث تم تقديم خدمات الفحص السمعي لـ 4 ملايين و647 ألف طفل حتى مارس 2023.
بالإضافة إلى تحويل 260 ألفا و720 طفلًا من إجمالي الأطفال الذين تم فحصهم لإعادة الفحص من خلال إجراء اختبار تأكيدي بعد أسبوع من الفحص الأول وفي نفس الوحدة التي تم فحصهم بها، كما تم تحويل 29 ألفا و799 طفلا، بعد الاختبار الثاني إلى مستشفيات ومراكز الإحالة بهدف تقييم الحالة بدقة أعلى وبدء العلاج أو تركيب سماعة للأذن، أو تحويل الطفل لإجراء عملية زرع القوقعة لمن تستدعي حالته.
علاوة على زيادة أعداد مستشفيات ومراكز الإحالة السمعية لـ 34 بدلًا من 30 مركزًا، بجميع محافظات الجمهورية، وتزويدها بأحدث الأجهزة والمستلزمات الطبية، لتقديم خدمات مبادرة السمع. وزيادة عدد مراكز فحص الكشف السمعي للأطفال من يوم الولادة وحتى عمر 28 يومًا، إلى 3500 وحدة صحية في جميع محافظات الجمهورية.
مبادرة مكافحة مسببات ضعف وفقدان الإبصار بالمدارس “نور الحياة “
بدأت هذه المبادرة في 7 فبراير 2019 ولمدة ثلاث سنوات ونصف بإجمالي تمويل بلغ مليار جنيه من صندوق تحيا مصر، ويتم تنفيذ المبادرة على 4 مراحل. تستهدف المبادرة الكشف المبكر على خمسة ملايين تلميذ بالمرحلة الابتدائية إضافة إلى 2 مليون مواطن من الحالات الأولى بالرعاية وتوفير مليون نظارة طبية وإجراء 250 ألف عملية جراحية في العيون.
وتعمل المبادرة على إعادة دمج وتمكين ضعاف البصر، ورفع الوعي لدى المواطنين للوصول بمصر خالية من الإعاقة البصرية التي يمكن تجنبها. وحتى الآن تم اجراء الكشف الطبي لنحو 630 ألف طالب، وتوفير نحو 67 ألف نظارة طبية للطلاب بالمجان.
إجمالًا لما سبق، يتضح أن تطوير القطاع الصحي يعد ضمن أولويات الدولة المصرية، وهو ما ظهر جليًا في زيادة حجم الإنفاق الحكومي على القطاع الصحي، مما يساهم بدوره في الارتقاء بالصحة العامة للمواطنين من خلال تطوير ودعم الخدمات المقدمة لهم، بالإضافة إلى أن الاستراتيجية التي تتبناها الدولة للنهوض بالقطاع الصحي تتمحور حول هدف أساسي وهو بناء الإنسان، سواء من خلال تطوير البنية التحتية للقطاع الصحي أو تطوير الخدمات الصحية للمواطنين، سواء من تدشين مبادرات صحية ساهمت بشكل كبير في معالجة القصور في النظام الصحي نتيجة للإهمال الذي تعرض له المواطن المصري خلال العقود السابقة، وهو ما سعت الدولة إليه من خلال خطة طموحة للقضاء علي فيروس سي، واستكمالًا لمسيرة النهوض بالصحة، تم تفعيل منظومة التأمين الصحي الشامل التي تهدف لتحقيق التغطية الصحية لكل مواطن.
باحثة بالمرصد المصري





